Wdrażając model opieki zorientowanej na pacjenta, zakładamy, że osoba niedosłysząca czy też niesłysząca, której zależy na własnym zdrowiu i sprawności, zaczyna szukać informacji na temat zdiagnozowanych u niej zaburzeń. Z uwagi na brak czasu (niekiedy także chęć zachowania anonimowości) najprościej sięgnąć jej po informacje zamieszczone w internecie. To użyteczne narzędzie – dr Google pomoże znaleźć dokładny opis niemal każdej choroby. Niestety, istnieje ryzyko, że pacjent szukający rzetelnych informacji czy porady natrafi na wiele wiadomości niesprawdzonych, często sprzecznych, a jakieś zasłyszane hasło czy wypowiedź wywołają zamęt w jego głowie.
Nasze wieloletnie doświadczenie, a także doświadczenie innych klinik na świecie wskazuje na to, że w leczeniu i rehabilitacji słuchu najlepiej sprawdza się model opieki zorientowanej na pacjenta. Model ten – o czym dokładniej pisali w poprzednich numerach „Słyszę” dr hab. Artur Lorens i mgr Joanna Putkiewicz-Aleksandrowicz – całkowicie zmienia rolę pacjenta. Nie jest on już biernym wykonawcą zaleceń specjalisty. Bierze aktywny udział w terapii. Posiada wiedzę, dzięki której może swobodnie rozmawiać ze specjalistą na temat możliwości leczenia i rehabilitacji, wreszcie – wspólnie z lekarzem – może wybrać najlepszą metodę terapii. Przy możliwościach, jakie dają nowe technologie medyczne, aktywność pacjenta jest warunkiem skutecznego leczenia. Wdrażając nowy model opieki, chcemy – czy raczej musimy – uświadomić naszym pacjentom, jak bardzo w ostatnim czasie zmieniła się medycyna. Obecnie żadna terapia nie może opierać się jedynie na opinii specjalisty. W świecie przyjęta jest nowa metodologia postępowania w leczeniu, tzw. medycyna oparta na dowodach (ang. Evidence Based Medicine – EBM). Pragniemy podkreślić, że dobrzy specjaliści kierują się w leczeniu standardami przez nią wyznaczonymi. Medycyna oparta na dowodach to także kierunek, który – w poszukiwaniu rzetelnej wiedzy na temat leczenia i rehabilitacji niedosłuchów – powinni obrać pacjenci. Mamy świadomość tego, że zdobycie takiej wiedzy, mimo coraz szybszego przekazu informacji w świecie, nie jest wcale proste ani łatwe. Jakie są założenia medycyny opartej na dowodach i czym powinien kierować się pacjent przy poszukiwaniu rzetelnych informacji?
Mgr ANNA OBSZAŃSKA, dr hab. ARTUR LORENS
ZAKŁAD IMPLANTÓW I PERCEPCJI SŁUCHOWEJ
INSTYTUT FIZJOLOGII I PATOLOGII SŁ UCHU
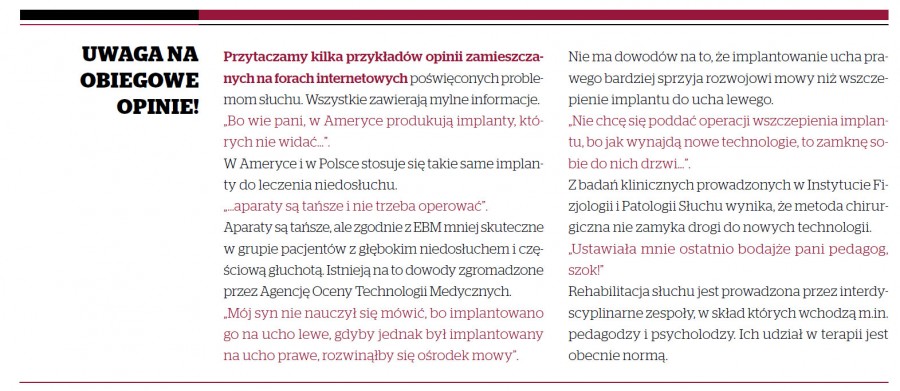
W sieci, a szczególnie na forach internetowych, wiele informacji przekazywanych jest na zasadzie: „jedna pani drugiej pani…”. Ile prawdy jest w tych przekazach, trudno wysondować. Niestety, w wielu przypadkach to właśnie takie niesprawdzone wiadomości mylimy z faktami.
To syndrom naszych czasów. W każdej dziedzinie życia jesteśmy zalewani wiadomościami. Są one często natarczywe w swoim przekazie, docierają do nas wbrew naszej woli. Z mediów płynie potok informacji, których nie jesteśmy w stanie słuchać z uwagą, selekcjonować czy analizować. Mimowolnie zapamiętane wpływają jednak na poglądy i opinie. Prawdą jest więc to, co napisał w jednym z artykułów prasowych znany teolog i publicysta, ks. Andrzej Draguła: „Żyjemy w czasach kolportażu informacji: sprawdzonych i niesprawdzonych; w czasach, gdy każdy, kto ma wystarczające możliwości technologiczne, może upowszechniać swoją „prawdę” o ludziach i o świecie, często nie dbając zupełnie o to, jakie będą tego konsekwencje. Niegdyś ogromna część społeczeństwa musiała zadowolić się tym, że przekaz własnej opinii o świecie bądź drugim człowieku trafi co najwyżej do sąsiada, do kogoś w rodzinie lub przyjaciela. Dzisiaj „każdy” może być „opiniotwórczy”. I chciałoby się dodać – niestety!”.
Przyzwyczajeni do szybkiego przepływu informacji zbyt często ignorujemy też wiarygodność źródła. To pułapka, w którą wpadają także pacjenci poszukujący informacji medycznych. Dlatego już na wstępie warto zawęzić pole poszukiwań do tych miejsc w sieci, w których można znaleźć wyniki badań naukowych czy opinie ekspertów.
Niestety, wciąż brakuje stron w języku polskim, na których można by znaleźć rzetelne informacje na temat niedosłuchu, sposobów jego leczenia i rehabilitacji. Staramy się te braki uzupełnić na stronach Instytutu czy„Słyszę”. Informacje o implantach ślimakowych można też znaleźć na stronach obcojęzycznych (przykładowo http://www.asha.org/public/). Pacjent może szybko dowiedzieć się, jakie zalety mają na przykład aparaty słuchowe, a jakie wszczepialne urządzenia stosowane w terapii ubytków słuchu. Te strony to też źródło, na podstawie którego pacjenci mogą budować własne, niezależne zdanie, formułować i wyciągać wnioski. Problem w tym, że nawet jeśli zawęzimy pole swoich poszukiwań do źródeł godnych zaufania, nie możemy oczekiwać, że znajdziemy na nich jednoznaczną odpowiedzieć na dręczący nas problem, np. czy zdecydować się na aparat czy na implant? Każdy przypadek należy bowiem odrębnie rozpatrywać w kontekście najnowszej wiedzy i aktualnych doniesień naukowych.
Nie jest to jednak łatwe zadanie, bo także liczba publikowanych w świecie artykułów naukowych rośnie lawinowo. W 2002 roku było 4600 czasopism biomedycznych. Obecnie liczba dostępnych artykułów poświęconych tematyce niedosłuchów przekroczyła 65 000, natomiast w bazie MEDLINE można znaleźć ponad 8000 artykułów dotyczących samych implantów ślimakowych. Nie wszystkie są tak samo wartościowe. Niektóre wyniki budzą kontrowersje – eksperci zajmują rozbieżne stanowiska w ich sprawie. Jak więc rozstrzygnąć najtrudniejszy dylemat – jaka metoda leczenia wydaje się w konkretnym przypadku najlepsza? Nawet pacjent, który dysponuje szczegółową wiedzą na temat różnych typów niedosłuchów i współczesnych możliwości ich leczenia, musi przy podejmowaniu decyzji zaufać specjaliście. A godny zaufania jest jednak tylko ten, który w swojej praktyce klinicznej opiera się na wiarygodnych i aktualnych informacjach. Inaczej mówiąc, stosuje standardy tzw. medycyny opartej na dowodach (ang. Evidence Based Medicine – EBM).
Za prekursora EBM uważa się profesora medycyny i epidemiologii klinicznej – Gordona Guyatta z Kanady, który jako pierwszy użył tego sformułowania w 1991 r. Jak trafnie ujął David Sackett, Evidence Based Medicine „to rozumne, celowe, proste zastosowanie najnowszych i najbardziej rzetelnych danych naukowych w podejmowaniu decyzji dotyczących opieki zdrowotnej nad indywidualnym pacjentem”. Już z tej definicji jasno wynika, że decyzja o wyborze odpowiedniego dla pacjenta postępowania leczniczo- rehabilitacyjnego, czyli np. dopasowanie aparatów czy wszczepienie implantów ślimakowych, musi być poparta wiedzą zawartą w aktualnych publikacjach. Nie jest to jednak wiedza łatwo i szybko dostępna – w natłoku naukowych doniesień nawet specjaliści mogą mieć kłopoty z wyselekcjonowaniem najbardziej wartościowych informacji.
Musimy mieć świadomość tego, jak wiele zmieniło się w praktyce lekarskiej od czasu pojawienia się mediów elektronicznych w medycynie i nauczaniu. W obliczu szybkiego postępu wiedzy medycznej i masowego wzrostu liczby publikacji naukowych lekarze są zobligowani do nieustannej aktualizacji swojej wiedzy oraz selekcji i oceny wiarygodności zalewających ich informacji medycznych. Aby sprostać tym zadaniom, potrzebują oni nowoczesnej metodologii, umożliwiającej ich selekcję.
Dlatego też w ramach EBM została przygotowana metodologia tworzenia opracowań (przeglądów systematycznych), które stanowią rodzaj „gotowca” dotyczącego odpowiedzi na konkretne pytania. Opracowania te sporządzone są często przez agencje oceny technologii medycznych (ang. Health Technology Assessment – HTA). Przykładem takiego przeglądu jest dokument wydany przez angielskie HTA, dotyczący stosowania implantów ślimakowych i odpowiadający na pytanie kliniczne, w jakich przypadkach zalecana jest ta technologia medyczna: (http://publications.nice.org.uk/cochlear-implants-for-children-andadults-with-severe-to-profound-deafness-ta166).
Za rzetelne dane naukowe należy uważać te wyniki badań klinicznych, które opublikowane zostały w recenzowanych czasopismach naukowych. Aby pomóc w zorientowaniu się, które czasopisma są godne zaufania, powstała lista najbardziej prestiżowych i najważniejszych czasopism naukowych, którą prof. Andrzej Kajetan Wróblewski, fizyk z Uniwersytetu Warszawskiego, nazwał listą filadelfijską. „– W świecie liczy się wynik badań, który zostaje opublikowany w języku i periodyku o zasięgu światowym. W zalewie makulatury ( jest obecnie już około miliona czasopism!) wyróżniono około ośmiu tysięcy najlepszych i najbardziej poczytnych (w tym kilkadziesiąt polskich), kierując się wkładem do światowej bazy cytowań w danej dziedzinie. Stąd wzięła się lista czasopism, opracowana i uaktualniana przez Institute of Scientific Information (ISI) z Filadelfii. Tę listę przy jakiejś okazji nazwałem skrótowo listą filadelfijską i owa nazwa przyjęła się już w Polsce” – mówił w jednym z wywiadów prof. Wróblewski („Forum Akademickie”, nr 4/1999).
To, co w Polsce nazywa się listą filadelfijską, w świecie jest określane jako Master Journal List. W dużym skrócie, jest to prestiżowa lista wszystkich czasopism wyselekcjonowanych, zrecenzowanych i opracowywanych przez dawny Institute of Scientific Information, a obecnie Thomson Reuters, udostępnianych w bazach takich jak Web of Science, BIOSIS, Zoological Record czy Current Contents Connect. W przypadku większości tych czasopism wyliczany jest współczynnik wpływu (ang. Impact Factor – IF) dostępny w wykazie JCR (ang. Journal Citation Reports). W uproszczeniu listą filadelfijską jest część A wykazu czasopism punktowanych sporządzonego przez Ministerstwo Nauki i Szkolnictwa Wyższego (http://www.nauka.gov.pl/g2/oryginal/2013_12/1ec1a3ccb57f4bcfdf6f8dd5f13c2292.pdf).
Warto podkreślić wagę badań klinicznych publikowanych w renomowanych czasopismach – ich zasadniczym celem jest bowiem określenie skuteczności oraz bezpieczeństwa stosowania nowego leku czy sposobu postępowania, np. wszczepienia implantu (więcej informacji o badaniach klinicznych powyżej).
Evidence Based Medicine i terapia oparta na wynikach badań klinicznych to praktyka uznana za obowiązującą na świecie. W Polsce za propagowanie zasad medycyny opartej na dowodach odpowiedzialny jest PI-EBM (Polski Instytut Evidence Based Medicine). Do jego zadań należy m.in. szkolenie lekarzy i specjalistów w zakresie umiejętności korzystania z EBM, udostępnianie wyselekcjonowanej i aktualnej informacji medycznej, a także współdziałanie z innymi jednostkami naukowo-badawczymi na świecie. Mimo to nie wszyscy lekarze i terapeuci odnoszą się w codziennej praktyce klinicznej do standardów EBM. Dlatego zamiast bezkrytycznie przyjmować opinie specjalisty, zadajmy mu pytanie, co na interesujący nas temat „mówią” wyniki badań publikowanych na świecie. Po co? Niech odpowiedzią na to pytanie będzie historia zaczerpnięta z książki Christophera Chabrisa i Daniela Simonsa „Niewidzialny goryl”:
„Seth Roberts, profesor psychologii na Uniwersytecie Kalifornijskim w Berkeley, opisał kiedyś swoją wizytę u lekarza, który, stwierdziwszy u niego niewielką przepuklinę, zalecił mu niezwłocznie poddanie się operacji. Roberts spytał chirurga, czy ryzyko związane z efektami działania znieczulenia i samego zabiegu, a także koszta, zarówno jeśli chodzi o stracony czas, jak i pieniądze, przeważają nad korzyściami płynącymi z pozbycia się „problemu”, który w rzeczywistości wcale mu nie doskwierał. Owszem, odparł lekarz, istnieje szereg klinicznych opracowań wykazujących zalety przeprowadzenia zabiegu, które można zresztą z łatwością znaleźć w internecie. Jednak ani Robertsowi, ani jego matce, byłej bibliotekarce w szkole medycznej, nie udało się ich odnaleźć. Chirurg upierał się, że tego rodzaju opracowania istnieją, i obiecał samemu znaleźć je i przesłać zainteresowanemu. W końcu jednak nigdy nie spełnił swojej obietnicy. Nie dysponujemy żadną wiedzą na temat tego, czy w przypadku Robertsa operacja była dobrym rozwiązaniem. Nas interesuje przede wszystkim pewność siebie lekarza i całkowite przekonanie o tym, że jego decyzja nie tylko była słuszna, lecz także została podjęta na podstawie wyników badań naukowych. Nawet wówczas, gdy dowiedział się on, że osobie mającej duże doświadczenie w wyszukiwaniu opracowań medycznych nie udało się znaleźć dokumentów, o których wspomniał, trwał w przekonaniu, iż takie opracowania istnieją”.
Jak pokazuje przytoczona historia, specjalista może niekiedy popaść w rutynę i latami zalecać procedury, których stosowanie – w świetle nowych doniesień naukowych – nie ma dostatecznego uzasadnienia. Pacjenci, korzystając ze swojego prawa do zadawania pytań, mogą zorientować się, czy terapeuta śledzi literaturę naukową. Jeśli nie jesteśmy pewni jednego specjalisty, nie mamy do niego zaufania, wybierzmy innego. Zapytajmy go, czy w pracy wykorzystuje EBM. Nie ma w tym nic niestosownego.
W tym przypadku szukać naprawdę warto. Specjalista, który przestrzega standardów EBM, radykalnie zmienia trudną sytuację pacjenta, który – stojąc przed koniecznością podjęcia decyzji, np. dotyczącej wszczepienia implantu – otrzymuje zewsząd różne, często sprzeczne informacje, nie ma możliwości ich weryfikacji i nie wie, na czyjej opinii ma się opierać. Nawet ten, który poświęci wiele czasu na zdobywanie wiedzy, może mieć kłopoty ze zrozumieniem specjalistycznego języka publikacji naukowych, nie wspominając już o analizie wyników czy wyciąganiu wniosków. Kontakt ze specjalistą wdrożonym w system EBM jest więc dla niego nieoceniony.
Pacjent może przyjąć bądź odrzucić decyzję specjalisty, gdyż ma swoje przekonania. Te dwie decyzje – terapeuty i pacjenta – nie muszą być zbieżne. Trzeba jednak pamiętać, że specjalista podejmuje decyzję kliniczną, natomiast pacjent, bazując na przekazanej mu wiedzy, bierze pod uwagę swoje możliwości – rozstrzyga, czy to jest dla niego dobre rozwiązanie. Decyduje, czy chce – albo nie – podjąć wyzwanie. W ten sposób pacjent staje się współodpowiedzialny i świadomie uczestniczy w procesie leczenia i rehabilitacji. Dlatego tak ważne jest, aby – przy podejmowaniu ostatecznej decyzji – opierał się na rzetelnych i wiarygodnych informacjach. Prawda bowiem krytyki się nie boi, a człowiek mądry to ten, który szuka.

Wybrane publikacje specjalistów z IFPS dotyczące stosowania implantów słuchowych w czasopismach z listy filadelfijskiej:
Artykuł pochodzi z wydania marzec/kwiecień 2014 (1/136/2014)
https://sklep.inz.waw.pl/w-numerze-marzeckwiecien-2014-21372014/